Układ kostny to nie tylko szkielet, który nadaje nam kształt i pozwala się poruszać. To skomplikowany, żywy organ, który pełni kluczowe funkcje w naszym organizmie. Niestety, wiele osób zmaga się z jego schorzeniami, które potrafią znacząco obniżyć jakość życia. W tym artykule przyjrzymy się najczęstszym chorobom układu kostnego, takim jak osteoporoza, choroba zwyrodnieniowa stawów i reumatoidalne zapalenie stawów. Zrozumienie ich przyczyn, objawów i sposobów zapobiegania jest pierwszym krokiem do zachowania zdrowia i sprawności na długie lata.

Dlaczego zdrowie kości to fundament aktywnego życia, o który warto dbać?
Nasze kości to coś więcej niż tylko budulec. Stanowią one solidne rusztowanie, które utrzymuje całe ciało, chroniąc jednocześnie nasze delikatne narządy wewnętrzne. Są również niezwykle ważnym centrum produkcyjnym to w szpiku kostnym powstają komórki krwi, a same kości służą jako potężny magazyn niezbędnych minerałów, przede wszystkim wapnia. Zdrowy i mocny szkielet jest absolutnie kluczowy dla utrzymania naszej aktywności fizycznej, niezależności i ogólnego dobrostanu przez całe życie. Bez niego codzienne czynności, takie jak chodzenie, podnoszenie przedmiotów czy utrzymanie równowagi, stają się wyzwaniem.Niestety, problemy z układem kostnym dotykają milionów Polaków. Jak podaje Ministerstwo Zdrowia, osteoporoza jest schorzeniem dotykającym około 2,1 miliona osób, z czego zdecydowana większość, bo 1,7 do 1,8 miliona, to kobiety. Choroba zwyrodnieniowa stawów, będąca główną przyczyną bólu narządu ruchu, dotyka około 2 milionów naszych rodaków, a jej częstość znacząco wzrasta wraz z wiekiem. Reumatoidalne zapalenie stawów (RZS), choć dotyka mniejszej grupy osób około 400 tysięcy jest chorobą o bardzo poważnych konsekwencjach. Te liczby jasno pokazują, że schorzenia układu kostnego są problemem powszechnym i nie należy ich lekceważyć, ponieważ mogą dotknąć każdego z nas.
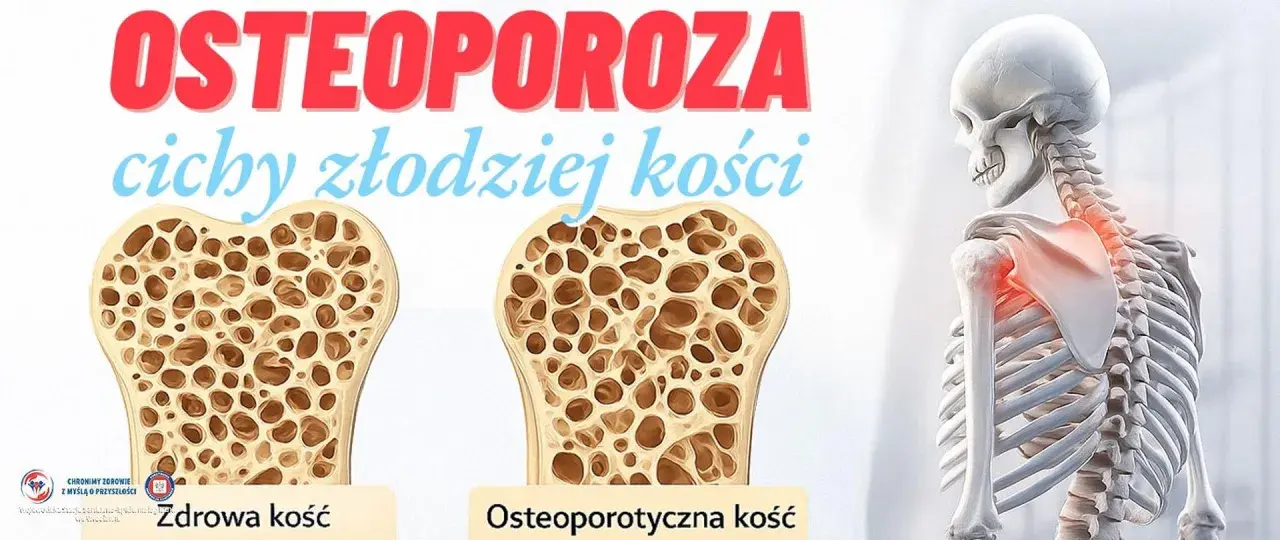
Osteoporoza: Cichy złodziej kości, który dotyka miliony Polaków
Osteoporoza to choroba szkieletu, która charakteryzuje się stopniowym zmniejszaniem masy kostnej i pogorszeniem jej struktury. W efekcie kości stają się bardziej kruche i podatne na złamania, nawet przy niewielkich urazach. Często nazywana jest "cichym złodziejem kości" lub "cichą epidemią", ponieważ przez długi czas może przebiegać całkowicie bezobjawowo. Dopiero złamanie, często będące pierwszym sygnałem choroby, uświadamia pacjentowi, że jego kości są już poważnie osłabione.
Istnieje wiele czynników, które zwiększają ryzyko rozwoju osteoporozy. Należą do nich:
- Zaawansowany wiek: Z wiekiem naturalnie tracimy masę kostną.
- Płeć żeńska: Kobiety są bardziej narażone, zwłaszcza po menopauzie, kiedy spada poziom estrogenów, hormonów chroniących kości. Jak podaje NFZ, problem ten dotyczy zwłaszcza kobiet po 60. roku życia, gdzie co czwarta kobieta, a po 70. roku życia już co druga, zmaga się z osteoporozą.
- Niska podaż wapnia w diecie: Wapń jest podstawowym budulcem kości.
- Niedobór witaminy D: Witamina D jest niezbędna do prawidłowego wchłaniania wapnia.
- Palenie tytoniu: Nikotyna negatywnie wpływa na metabolizm kostny.
- Nadużywanie alkoholu: Alkohol może zaburzać gospodarkę wapniową i osłabiać kości.
- Siedzący tryb życia: Brak obciążenia mechanicznego osłabia kości.
Pierwsze sygnały, które może wysyłać osłabiony szkielet, są często subtelne i łatwe do zignorowania. Mogą to być bóle pleców, zmniejszenie wzrostu czy garbienie się. Jednak, jak wspomniano, pierwszym i często najbardziej dramatycznym objawem bywa złamanie, na przykład kości biodra, kręgosłupa czy nadgarstka.
Kluczową metodą diagnostyczną w przypadku podejrzenia osteoporozy jest badanie densytometryczne, znane również jako badanie gęstości mineralnej kości (BMD). Jest to bezbolesne badanie obrazowe, które pozwala ocenić stopień mineralizacji kości. Warto je wykonać, szczególnie po menopauzie, u osób z rozpoznanymi czynnikami ryzyka, a także u każdego, kto doświadczył złamania bez wyraźnego urazu.
Nowoczesne metody leczenia osteoporozy obejmują farmakoterapię mającą na celu spowolnienie utraty masy kostnej i zwiększenie jej gęstości, a także profilaktykę upadków i złamań. Niestety, problemem w Polsce jest fakt, że leczenie osteoporozy jest często zaniedbane szacuje się, że obejmuje ono mniej niż 5-10% wszystkich chorych. Dlatego tak ważna jest edukacja i świadomość zagrożenia.
Choroba zwyrodnieniowa stawów (artroza): Gdy ruch zaczyna sprawiać ból
Choroba zwyrodnieniowa stawów, znana również jako artroza lub choroba zwyrodnieniowa stawów, jest najczęstszą chorobą stawów na świecie. Polega ona na postępującym procesie zużywania się i niszczenia chrząstki stawowej, która amortyzuje ruchy kości. Z czasem dochodzi do tarcia kość o kość, co prowadzi do bólu, ograniczenia ruchomości i stanu zapalnego.
Najbardziej charakterystyczne objawy artrozy to:
- Ból stawów: Zwykle nasila się podczas ruchu i ustępuje w spoczynku. Często odczuwany jest przy takich czynnościach jak wchodzenie po schodach, zwłaszcza w stawach kolanowych.
- Sztywność: Szczególnie odczuwalna po dłuższym okresie bezruchu, np. rano po przebudzeniu.
- Ograniczenie ruchomości: Trudności w pełnym zgięciu lub wyprostowaniu stawu.
- Trzeszczenie lub przeskakiwanie w stawach: Dźwięki towarzyszące ruchom.
Najczęściej artroza dotyka duże stawy obciążające ciało, takie jak stawy kolanowe i biodrowe, ale może również zajmować stawy kręgosłupa, dłoni czy stóp.
Istnieje szereg czynników, które znacząco zwiększają ryzyko rozwoju choroby zwyrodnieniowej stawów. Należą do nich przede wszystkim nadwaga i otyłość, które nadmiernie obciążają stawy. Wiek jest kolejnym kluczowym czynnikiem choroba ta jest znacznie częstsza u osób starszych; dotyka ponad 80% osób powyżej 75. roku życia. Do innych czynników ryzyka zalicza się obciążającą pracę fizyczną, powtarzające się urazy stawów (np. w sporcie) oraz predyspozycje genetyczne.
Spowolnienie postępu choroby zwyrodnieniowej stawów i łagodzenie jej objawów jest możliwe dzięki kompleksowemu podejściu. Kluczowe są metody niefarmakologiczne, takie jak fizjoterapia, która wzmacnia mięśnie otaczające staw, poprawia jego stabilność i zakres ruchu. Odpowiednia, umiarkowana aktywność fizyczna, która nie obciąża nadmiernie stawów (np. pływanie, nordic walking), jest również bardzo ważna. Redukcja masy ciała u osób z nadwagą lub otyłością przynosi ulgę i spowalnia proces degeneracji. Farmakoterapia, obejmująca leki przeciwbólowe i przeciwzapalne, pomaga łagodzić dolegliwości. W zaawansowanych przypadkach, gdy inne metody zawodzą, skutecznym rozwiązaniem może być leczenie operacyjne, najczęściej endoprotezoplastyka, czyli wymiana stawu.
Reumatoidalne Zapalenie Stawów (RZS): Kiedy własny organizm atakuje stawy
Reumatoidalne zapalenie stawów (RZS) to przewlekła, układowa choroba zapalna o podłożu autoimmunologicznym. Oznacza to, że układ odpornościowy, który normalnie broni organizm przed infekcjami, zaczyna błędnie atakować własne tkanki, przede wszystkim błonę maziową stawów. Proces zapalny prowadzi do uszkodzenia chrząstki, kości, a także więzadeł i ścięgien, co skutkuje bólem, obrzękiem i postępującym zniszczeniem stawów. Ważne jest, by odróżnić RZS od potocznie rozumianego "reumatyzmu", który często odnosi się do ogólnych dolegliwości bólowych układu ruchu.
Symptomy, które powinny wzbudzić niepokój i skłonić do wizyty u lekarza, to przede wszystkim:
- Ból stawów: Często głęboki, uporczywy, nasilający się w spoczynku.
- Obrzęk i tkliwość stawów: Stawy stają się powiększone, zaczerwienione i bolesne przy dotyku.
- Poranna sztywność: Uczucie zesztywnienia stawów, które utrzymuje się co najmniej godzinę po przebudzeniu, utrudniając codzienne czynności.
- Symetryczne zajęcie stawów: Zazwyczaj zmiany zapalne pojawiają się po obu stronach ciała, dotykając tych samych stawów (np. oba nadgarstki, obie stopy).
- Często zajęcie małych stawów: Najczęściej choroba rozpoczyna się w drobnych stawach dłoni i stóp.
RZS najczęściej diagnozuje się u osób w wieku od 30 do 50 lat, przy czym kobiety są chorobą dotknięte znacznie częściej, bo 3-4 razy częściej niż mężczyźni. Oprócz płci i wieku, do czynników ryzyka zalicza się predyspozycje genetyczne oraz palenie tytoniu, które znacząco zwiększa ryzyko zachorowania i może wpływać na przebieg choroby.
Wczesna diagnoza RZS jest absolutnie kluczowa dla skutecznego leczenia i zachowania sprawności. Istnieje tzw. "okno terapeutyczne" okres pierwszych 3 miesięcy od wystąpienia objawów, w którym wdrożenie odpowiedniego leczenia daje największe szanse na zahamowanie postępu choroby i zapobieżenie nieodwracalnym zmianom w stawach. Niestety, w Polsce opóźnienia w diagnozie i leczeniu są znaczącym problemem; pacjenci często czekają na rozpoczęcie terapii od 6 miesięcy, a nawet do 2 lat. Nowoczesne metody leczenia RZS, w tym leki modyfikujące przebieg choroby (DMARDs) oraz terapie biologiczne, mogą znacząco poprawić jakość życia pacjentów, opanować stan zapalny i pomóc im zachować sprawność ruchową.
Twoja codzienna tarcza ochronna: Jak skutecznie zapobiegać chorobom układu kostnego?
Zdrowie naszych kości i stawów w dużej mierze zależy od naszych codziennych nawyków. Dieta odgrywa w tym procesie nieocenioną rolę. Kluczowe dla mocnych kości są: wapń, który stanowi ich podstawowy budulec znajdziemy go w produktach mlecznych, zielonych warzywach liściastych, orzechach i nasionach; witamina D, niezbędna do przyswajania wapnia, którą organizm produkuje pod wpływem słońca, ale która jest też obecna w tłustych rybach morskich i którą często trzeba suplementować; oraz białko, które jest ważnym składnikiem macierzy kostnej.
Równie istotna jest odpowiednia aktywność fizyczna. Ćwiczenia obciążające kości, takie jak spacery, bieganie, taniec czy trening siłowy, stymulują kości do wzmacniania się. Z kolei aktywności poprawiające elastyczność i zakres ruchu w stawach, jak pływanie, joga czy pilates, pomagają utrzymać ich sprawność i zapobiegają sztywności. Ważne, aby aktywność była regularna i dostosowana do możliwości organizmu.
Istnieją również czynniki stylu życia, których należy unikać, ponieważ osłabiają one układ kostny. Należą do nich przede wszystkim palenie tytoniu, nadmierne spożycie alkoholu, długotrwałe siedzenie i brak ruchu, a także nadwaga i otyłość, które nadmiernie obciążają stawy. Dbanie o te aspekty to inwestycja w zdrowie na lata.
Sygnały alarmowe od Twojego szkieletu: Kiedy wizyta u lekarza jest absolutnie konieczna?
Nasz organizm często wysyła sygnały, że coś jest nie tak. Nie należy ignorować objawów takich jak przewlekły ból stawów, zwłaszcza jeśli jest on silny, nasila się w nocy lub w spoczynku. Podobnie niepokojące są obrzęki stawów, ograniczenie ich ruchomości, długotrwała poranna sztywność, widoczne deformacje stawów, a także nagłe osłabienie siły mięśniowej czy trudności w wykonywaniu codziennych czynności. Te symptomy mogą świadczyć o rozwijającej się chorobie układu kostnego i wymagają konsultacji lekarskiej.
W przypadku pojawienia się niepokojących objawów, pierwszy kontakt powinien być zazwyczaj z lekarzem rodzinnym. On, na podstawie wywiadu i badania, może skierować pacjenta do odpowiedniego specjalisty. W zależności od charakteru dolegliwości, może to być reumatolog (w przypadku chorób zapalnych stawów i chorób autoimmunologicznych), ortopeda (w przypadku chorób zwyrodnieniowych, urazów, wad postawy) lub endokrynolog (w przypadku zaburzeń gospodarki wapniowo-fosforanowej czy osteoporozy).